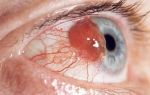
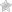Невритом зрительного нерва называют поражение n. Opticus воспалительного характера. Сохранность оптических функций зависит от тяжести течения патологии. Она регистрируется в большинстве случаев у взрослых 20-40 лет. Однако может выявляться у детей младшего и школьного возраста, а также пожилых лиц.
Содержание
Краткая анатомия
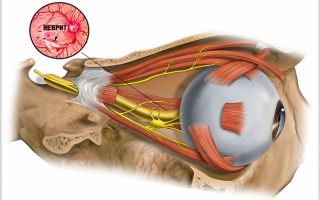
Зрительный нерв состоит из аксонов нейронов сетчатой оболочки, функция которых заключается в восприятии изображения и передаче нервных сигналов в оптические центры головного мозга. N. Opticus содержит более 1 миллиона аксонов. Он берет свое начало в диске зрительного нерва, размещенном на сетчатой оболочке. Внутри глазницы он переходит в интрабульбарную часть. После того как нерв выходит из орбиты, он переходит в полость черепа. Эта часть называется ретробульбарной.
В зоне турецкого седла n. Opticus совершает перекрест, где происходит частичный обмен правой и левой сторон нерва волокнами. Завершается он в оптических центрах среднего и промежуточного мозга.

Нерв довольно близко прилегает к некоторым структурам – орбите, головному мозгу, церебральным оболочкам. Такое «соседство» способствует частому оптическому невриту при воспалении глазницы, мозга и его оболочек.
Причины заболевания
Число нарушений, приводящих к возникновению оптического неврита, множество. Именно от них зависит прогноз заболевания. Вызывать оптический неврит могут следующие патологии:
- периостит, флегмона;
- ирит, иридоциклит, панофтальмит;
- менингит, энцефалит, арахноидит;
- инфекция носоглотки – фарингит, тонзиллит;
- общие инфекционные заболевания – туберкулез, сыпной тиф, бруцеллез, ОРЗ.
Способствуют появлению неврита:
- беременность, протекающая с осложнениями;
- системные заболевания – подагра, диффузные нарушения соединительной ткани;
- сахарный диабет;
- аутоиммунные патологии;
- рассеянный склероз.
Воспаление затрагивает оболочку нерва и его ствол. Из-за того что n. Opticus отекает, его волокна сдавливаются. Такое состояние приводит к их дегенеративным изменениям и к падению зрения.
После завершения острого периода пораженные нервные волокна восстанавливаются. Больной человек замечает улучшение зрения. Однако при тяжелой патологии нервные волокна разрушаются, распадаются. Область поражения замещается рубцовой тканью. Зрительный нерв атрофируется, из-за чего зрение необратимо пропадает.
Возникновение оптического неврита при рассеянном склерозе связывают с демиелинизацией нервных волокон. Состояние сопровождается возникновением проявлений ретробульбарного неврита.

Виды оптического неврита
В соответствии с локализацией поражения выделяют 2 формы патологии: интрабульбарный и ретробульбарный неврит.
Первая характеризуется изменением ДЗН и считается наиболее распространенным видом заболевания у лиц детского возраста. Такая форма поражает внутриглазную часть n. Opticus от уровня сетчатки до решетчатой пластинки.
Ретробульбарный неврит отличается воспалительным процессом области зрительного нерва, локализованной между орбитой и зрительным перекрестом. Обычно он развивается у женщин 30-50 лет и сочетается с рассеянным склерозом.
Если при папиллите поражается слой нервных волокон сетчатой оболочки, то заболевание носит название нейроретинит. Такая форма развивается при определенных заболеваниях – болезни Лайма, сифилисе, вирусных патологиях.
Клиническая картина заболевания
В зависимости от вида интрабульбарный и ретробульбарный оптический неврит протекает с некоторыми различиями. Проявления патологии возникают остро и неожиданно. Как правило, нерв поражается только с одной стороны.
Признаки интрабульбарной формы
Пациент жалуется на внезапное ухудшение зрения. Выраженность нарушения определяется тем, насколько сильно поражен зрительный нерв. При вовлечении в воспаление всех его оболочек развивается тотальная слепота. При частичном поражении острота зрения держится на уровне 0,1–1,0. Оптический неврит протекает с появлением темных пятен (скотом), расположенных в центральной части или парацентрально.
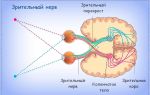
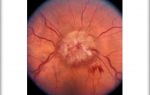
При осмотре глазного дна окулист выявляет изменение ДЗН с одной стороны. Он гиперемирован, появляется размытость границ, отек. Сосуды умеренно расширены, возникают штрихообразные кровоизлияния в ткани ДЗН и парапапиллярной области. При заполнении пропитывании прилегающих слоев стекловидного тела офтальмолог нечетко различает структуры глазного дна.
Острый процесс продолжается в среднем 3-5 недель. После этого срока покраснение и отек ДЗН постепенно снижается, а кровоизлияния рассасываются. Вскоре его границы становятся четкими. При тяжелой патологии возможна атрофия зрительного нерва, при которой человек постепенно теряет зрение. При исследовании глазного дна определяется бледный ДЗН с четкими границами.
Ретробульбарный неврит
Основное проявление патологии – вариативные оптические нарушения, которые носят 1- или 2-сторонний характер. Больной человек жалуется на ухудшение остроты зрения. Он описывает состояние как пелену перед глазами, нечеткость и размытость изображения. У некоторых людей возникают вспышки света. Может ухудшаться зрительная адаптация в сумерках.

Пациентов беспокоит появление темных пятен перед глазами, сужение видимой области. Состояние протекает с ухудшением остроты зрения, нарушением цветового восприятия. Большая часть пациентов жалуется на боль за глазом. Она усиливается при движении органом зрения, особенно при взгляде вверх. Интенсивность боли бывает от умеренного дискомфорта до выраженной боли. В отдельных случаях присоединяется цефалгия. Если заболевание носит вторичный характер, то оно сочетается с симптомами церебрального поражения.
Диагностика патологии
Оптический неврит относится к патологиям, требующим совместного участия неврологов и окулистов. Глазной врач проверяет остроту зрения, назначает инструментальные методы исследования:
- периметрию;
- тонометрию;
- изучение прямой и содружественной реакции на свет;
- биомикроскопию;
- офтальмоскопию в условиях мидриаза.
Главная задача глазного врача – провести дифференциальную диагностику с застойным диском. В пользу первой патологии свидетельствует появление в тканях ДЗН отека и мелких кровоподтеков. Флюоресцентная ангиография глазного дна позволяет более точно подтвердить диагноз.
В затруднительных случаях невролог назначает ЭЭГ, томографию головного мозга и люмбальную пункцию. Методы позволяют исключить застойные диски.
Как лечить патологию
Чтобы подавить воспаление в нерве, лечащий врач рекомендует терапию, помогающую устранить причину заболевания. Больного человека госпитализируют. Целью лечения является снятия отека волокон зрительного нерва и быстрое восстановление оптических функций.
Доктор назначает лекарственную терапию:
- глюкокортикоиды – Дексаметазон ретробульбарно;
- пульс-терапия кортикостероидами – применяется, когда неврит провоцирует аутоиммунное воспаление;
- антибиотики широкого спектра действия – Пенициллины, Цефалоспорины;
- антигистаминные средства – Супрастин, Кларитин, Цетрин;
- дезитоксикационная терапия – раствор глюкозы 40%, натрия гидрокарбоната;
- НПВС – Диклофенак, Неванак;
- диуретики – Фуросемид.
При инфекционно-токсическом неврите прогноз благоприятный. Обычно оптическая функция у пациентов восстанавливается до 60-100% на 4-5 неделе заболевания. Рецидивы встречаются в редких случаях, за исключением неврита, вызванного аутоиммунной патологией, специфическими инфекциями, оптохиазмальным арахноидитом.
Предлагаем к просмотру видео по теме: Неврит зрительного нерва (ретробульбарный неврит)
Источники:
- Национальное руководство по офтальмологии под редакцией Аветисова
- https://www.krasotaimedicina.ru/diseases/zabolevanija_neurology/optic-neuritis
- https://glazaizrenie.ru/bolezni-glaz/nevrit-zritelnogo-nerva-vidy-simptomy-i-lechenie